【令和2年度診療報酬改定】緩和ケアにかかる改定の整理について
長 幸美
アドバイザリー本コラムの内容は、執筆時点での法令等に基づいています。また、本記事に関する個別のお問い合わせは承っておりませんのでご了承ください。
「緩和ケア」とは、「終末期医療」「治療が有効でなくなった」というように思われている方も少なくないかもしれませんが、WHOは2002年に「緩和ケア」の定義を「生命を脅かす疾患による問題に直面している患者とその家族に対するケアである」としました。これは、終末期に限らず、より早期から提供されるべきものであるという考えを明確にしたもので、現在の「緩和ケア」にかかる診療報酬の原点になっているものです。この原点を踏まえたうえで今回の改定の変更点を見ていきましょう。
今回改定でも、緩和ケア病棟以外の取り組みの評価として「緩和ケア診療加算」「外来緩和ケア管理料」の見直し等が行われてきました。
今回のポイントは、「対象患者の拡大」と、「人員基準の緩和」「記録の省力化」です。
項目としては、「緩和ケア診療加算」「外来緩和ケア管理料」が対象項目になります。
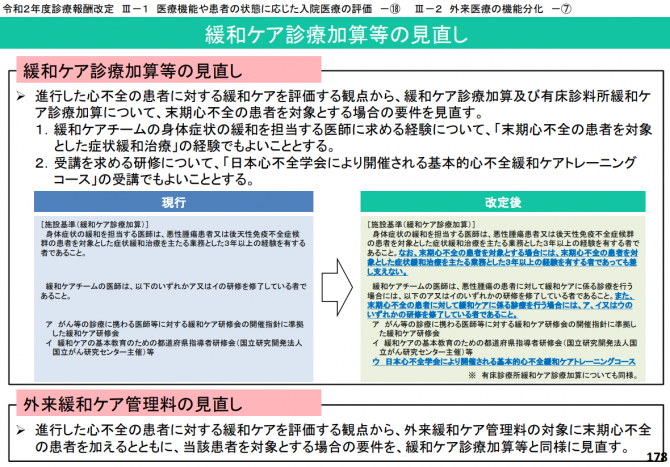
【緩和ケア診療加算】
一般病棟における院内の「緩和ケアチーム」の取り組みを評価するものです。
前回の改定において、緩和ケア病棟の役割が明確になり、緩和ケアチームによる外来及び在宅医療への関与も求める声が上がっていました。
緩和ケアの診療に関しては、人員配置基準が緩和されました。
非常勤の専任医師(週3日、22時間以上勤務、3年以上の経験)2名の組み合わせによる常勤換算が可能とされました。
また、末期心不全患者を対象とする場合の医師要件として、「末期心不全の患者を対象とした症状緩和治療」の3年以上の経験でも可能とされています。
また、緩和ケア診療加算の注4「個別栄養食事管理加算」の対象が「悪性腫瘍」患者のほか、「後天性免疫不全症候群」「末期心不全」の患者も追加になりました。
【外来緩和ケア管理料】
これは、医師ががん性疼痛の緩和を目的として麻薬を投与している「悪性腫瘍」「後天性免疫不全症候群」「末期心不全」の患者のうち、疼痛・倦怠感・呼吸困難等の身体的症状の緩和や不安・抑うつ等の精神症状を持つ者に対して、当該患者の同意に基づき、緩和ケアチームによる診療を行われた場合に算定できるとされています。
施設基準等は「緩和ケア診療加算」と同様に設定されています。
この場合の「緩和ケアチーム」については、「緩和ケア診療加算」にかかるものと兼任が可能です。
また、今回の改定で、記録の要件も緩和されています。
「緩和ケア診療加算」も「外来緩和ケア管理料」も、医師・看護師・薬剤師のすべてが、指導管理の内容をカルテに記載しなければなりませんでしたが、これが削除され、「緩和ケア診療実施計画書」の写しをカルテに添付することでよいとされています。
ここに記載した以外の施設基準については、これまでと内容は変化がありません。詳細な内容については、告示・通知、疑義解釈により、ご確認ください。
<参考資料>
◆厚労省:令和2年度診療報酬改定説明会資料等について
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/0000196352_00001.html
◆厚労省:令和2年度診療報酬改定について
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/0000188411_00027.html
※告示、通知、疑義解釈、等をご覧ください。
医業経営支援課
著者紹介
- 医業経営コンサルティング部 医業コンサル課 シニアコンサルタント
最新の投稿